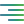Biên dịch: Hoàng Thu Hà
Hiệu đính: ThS.BSNT Nguyễn Quốc Hùng
Giới thiệu
Quyển sách này mô tả phương pháp điều trị nếu được chẩn đoán ung thư vú nguyên phát thể xâm nhập.
Nếu bạn được chẩn đoán ung thư vú biểu mô tuyến thể nội ống (DCIS), bạn có thể tìm được nhiều thông tin trong quyển sách này. Tuy nhiên bạn có thể đọc quyển “Ung thư biểu mô tuyến vú thể nội ống (DCIS)” để có thông tin cụ thể cho trường hợp của bạn.
Nhóm điều trị sẽ xem xét nhiều yếu tố khác nhau khi quyết định lựa chọn điều trị tốt nhất cho bạn.
Chúng tôi nhắc tới “bác sĩ của bạn” hoặc “nhóm điều trị của bạn” trong suốt quyển sách này, do ung thư vú được điều trị bởi các bác sĩ chuyên khoa khác nhau, làm việc cùng nhau trong một nhóm đa ngành.
Bạn nên trao đổi về phương pháp điều trị của mình với nhóm điều trị và đặt bất kỳ câu hỏi nào. Mặc dù chúng tôi đề cập tới “phụ nữ” trong quyển sách này, hầu hết thông tin cũng áp dụng được cho nam giới được chẩn đoán mắc bệnh ung thư vú.
Tìm thêm thông tin ở đâu
Quyển sách này cung cấp một cách nhìn tổng quan về các phương pháp điều trị khác nhau của ung thư vú. Bạn có thể tìm thông tin chi tiết về mỗi phương pháp điều trị khác nhau, kể cả tác dụng không mong muốn, trong các ấn phẩm của chúng tôi hoặc trên website www.breastcancernow.org. Chúng tôi có nhắc tới các ấn phẩm thích hợp trong suốt quyển sách này mà bạn có thể thấy hữu ích khi đọc.
Chúng tôi khuyến nghị bạn sử dụng quyển sách này cùng với một quyển sách khác có nhan đề “Chẩn đoán mắc ung thư vú: làm gì bây giờ?” Quyển sách này nhìn nhận một số vấn đề tâm lý có thể xuất hiện trong những tuần hoặc tháng đầu sau khi chẩn đoán bệnh.
Ung thư vú là gì?
Ung thư vú hình thành khi các tế bào trong vú bắt đầu phân chia và phát triển bất thường và không kiểm soát được.
Ung thư vú nguyên phát là ung thư vú chưa lan tràn quá vú hoặc các hạch bạch huyết dưới cánh tay.
Tuyến vú và hạch bạch huyết
Vú hình thành từ các tiểu thùy (tuyến sản sinh sữa) và các ống dẫn sữa (ống đưa sữa tới núm vú). Tiểu thùy và ống dẫn sữa được bao quanh bởi các mô tạo nên hình dạng và kích thước của vú.
Vú có chứa mạng lưới các ống nhỏ, gọi là mạch bạch huyết. Mạch bạch huyết được nối với hạch bạch huyết dưới cánh tay.
Phân loại ung thư vú nguyên phát
Có một số thể ung thư vú khác nhau.
Ung thư vú có thể được chẩn đoán ở nhiều giai đoạn khác nhau, tốc độ phát triển khác nhau và đặc tính khác nhau. Điều đó nghĩa là bạn có thể được điều trị khác nhau phụ thuộc vào tình trạng của mỗi người.
Ung thư vú có thể là không xâm nhập (còn được gọi là ‘tại chỗ’) hoặc xâm nhập.
Hầu hết ung thư vú là xâm nhập. Ung thư vú xâm nhập có tiềm năng lan tràn tới các vùng khác của cơ thể. Điều này không có nghĩa là ung thư đã hoặc sẽ lan tới một bộ phận khác của cơ thể, mà chỉ là có khả năng. Mục đích điều trị là làm giảm nguy cơ xảy ra điều này.
Ung thư vú không xâm nhập chưa phát triển khả năng lan tràn, kể cả bên trong vú hoặc tới một bộ phận khác của cơ thể.
Để có thêm thông tin về các loại ung thư vú, quý vị hãy truy cập website www.breastcancernow.org hoặc đọc sách “Hiểu kết quả giải phẫu bệnh của bạn”.
Nếu quý vị được chẩn đoán ung thư vú
Được bác sĩ thông báo mắc ung thư vú có thể gây ra một loạt cảm xúc, từ sợ hãi, sốc và không tin tưởng; cho tới giận dữ, cảm thấy tội lỗi và buồn bã.
Không có cảm giác nào đúng hoặc sai. Nếu bạn có cảm giác tụt dốc hoặc lo lắng, bạn có thể nói chuyện với điều dưỡng hoặc bác sĩ để được giúp đỡ.
Quyển sách “Bị chẩn đoán ung thư vú: Làm gì bây giờ?” là dành cho bất kỳ ai đang đối mặt với việc bị chẩn đoán ung thư vú và đang điều trị bệnh này.
Mục tiêu điều trị
Mục tiêu điều trị ung thư vú xâm nhập là loại bỏ tất cả ung thư trong vú và bất kỳ hạch bạch huyết nào có tế bào ung thư di căn dưới cánh tay. Phương pháp này gọi là kiểm soát tại chỗ.
Phẫu thuật và xạ trị là các phương pháp điều trị tại chỗ.
Các phương pháp điều trị nhằm tiêu diệt các tế bào ung thư đã lan tràn từ vú vào cơ thể qua đường máu hoặc bạch huyết, để giảm nguy cơ ung thư ảnh hưởng tới các bộ phận khác của cơ thể trong tương lai được gọi là điều trị toàn thân.
Hóa trị, liệu pháp nội tiết và liệu pháp nhắm đích là các phương pháp điều trị toàn thân.
Phụ thuộc vào đặc tính của ung thư và sức khỏe từng người, bạn có thể được khuyến cáo phối hợp các phương pháp điều trị, .
Quyết định điều trị
Nhóm bác sĩ điều trị sẽ xem xét nhiều yếu tố khác nhau khi quyết định phương pháp điều trị tốt nhất cho bạn, gồm đặc tính cụ thể của ung thư, tuổi và sức khỏe của bạn.
Một vài xét nghiệm khác nhau sẽ được thực hiện trên mô vú lấy ra khi sinh thiết hoặc qua phẫu thuật. Các xét nghiệm này rất quan trọng, chúng giúp quyết định phương pháp điều trị nào là tốt nhất cho bạn.
Các yếu tố sau ảnh hưởng đến chỉ định điều trị của bạn:
- Kích thước khối ung thư vú
- Vị trí khối ung thư vú
- Có từ hai vị trí ung thư trở lên ở vú
- Loại ung thư vú
- Độ mô học của ung thư vú
- Ung thư đã lan tới các hạch bạch huyết dưới cánh tay (hố nách) hay chưa?
- Kích thước của vùng ung thư bên trong hạch bạch huyết, và có bao nhiêu hạch bạch huyết bị di căn
- Có tế bào ung thư nào trong mạch bạch huyết hoặc mạch máu không
- Ung thư vú có thụ thể nội tiết dương tính không?
- Ung thư vú có HER2 dương tính không?
Cùng với các xét nghiệm thực hiện trên mô vú, đôi khi cần làm các xét nghiệm khác như chụp X quang, chụp cắt lớp vi tính và xét nghiệm máu. Các xét nghiệm này giúp nhóm điều trị có thêm nhiều thông tin và lập kế hoạch điều trị tốt nhất cho bạn.
Để có thêm thông tin về các đặc điểm của ung thư vú và các xét nghiệm bạn có thể được chỉ định, hãy đọc quyển “Hiểu kết quả giải phẫu bệnh của bạn”.
Nhóm điều trị và thảo luận các lựa chọn điều trị
Những người mắc ung thư vú được chăm sóc bởi một nhóm các chuyên gia chăm sóc sức khỏe, mỗi người đều có chuyên môn riêng. Nhóm này được gọi là nhóm đa ngành (MDT).
Tại cuộc họp nhóm đa ngành (MDTM), họ sẽ họp thường xuyên để thảo luận việc điều trị cho bạn. Nhóm sẽ gồm:
- Điều dưỡng chăm sóc vú
- Điều dưỡng hóa trị (được đào tạo để tiêm truyền thuốc hóa trị)
- Bác sĩ ung thư lâm sàng (bác sĩ chuyên về điều trị ung thư chỉ bằng xạ trị hoặc xạ trị kết hợp hoá trị)
- Bác sĩ nội khoa ung thư (bác sĩ chuyên về thuốc ung thư)
- Bác sĩ giải phẫu bệnh (bác sĩ kiểm tra mô và các tế bào được lấy ra trong sinh thiết hoặc phẫu thuật)
- Bác sĩ chẩn đoán hình ảnh (bác sĩ chuyên về sử dụng tia X, siêu âm và chụp chiếu để chẩn đoán và điều trị bệnh)
- Điều dưỡng nghiên cứu (là người có thể thảo luận tùy chọn tham gia vào các thử nghiệm lâm sàng)
- Phẫu thuật viên
- Kỹ thuật viên xạ trị (được đào tạo để thực hiện xạ trị)
Bạn cũng có thể được điều trị và chăm sóc từ:
- Bác sĩ sản khoa
- Bác sĩ di truyền
- Bác sĩ phẫu thuật tạo hình ung thư (bác sĩ phẫu thuật vú ung thư được đào tạo về phẫu thuật tạo hình) hoặc bác sĩ phẫu thuật thẩm mỹ
- Dược sĩ
- Chuyên viên vật lý trị liệu
- Chuyên viên tư vấn về túi độn ngực
- Bác sĩ tâm lý
- Chuyên viên về tóc giả hoặc chuyên viên tư vấn về rụng tóc
Cũng có thể có một loạt các dịch vụ hỗ trợ, tuỳ thuộc khu vực của bạn. Bạn có thể tìm hiểu thêm về:
- Tư vấn
- Các liệu pháp hỗ trợ
- Các nhóm hỗ trợ địa phương
- Thông tin về chế độ ăn
- Các chương trình hoạt động thể chất.
Thảo luận điều trị với nhóm điều trị
Khi nhóm điều trị có tất cả thông tin từ các xét nghiệm, họ sẽ thảo luận các phương pháp điều trị với bạn và chuẩn bị một kế hoạch điều trị.
Kế hoạch điều trị có thể thay đổi khi có thêm thông tin về ung thư vú của bạn (như các kết quả của các xét nghiệm được thực hiện trên mô vú được cắt bỏ trong phẫu thuật).
Bạn sẽ quyết định muốn tham gia đến mức độ nào vào việc quyết định điều trị.
Một số người muốn biết mọi thứ mà họ có thể biết về ung thư vú để được tham gia đầy đủ vào việc đưa ra lựa chọn về phương pháp điều trị. Những người khác có thể muốn biết đầy đủ về điều gì đang diễn ra, nhưng họ sẽ để quyết định điều trị cho nhóm bác sĩ điều trị. Một số người có thể muốn biết càng ít càng tốt. Bạn có thể thay đổi suy nghĩ về mức độ tham gia tại bất cứ giai đoạn nào của điều trị.
Dù bạn muốn tham gia đến mức độ nào, bạn không cần phải vội vàng điều trị. Bạn có thể dành vài ngày nghĩ về bất kỳ lựa chọn điều trị nào mà bạn được chỉ định trước khi quyết định những gì muốn làm.
Dành một chút thời gian để nghĩ về việc điều trị rất khó có thể tạo nên sự khác biệt tới kết quả điều trị. Nhưng bạn có thể cảm thấy kiểm soát tốt hơn được điều gì đang xảy ra nếu bạn có cơ hội suy nghĩ thấu đáo.
Những câu bạn nên hỏi bác sĩ điều trị
Bạn có thể sẽ có một số câu hỏi và nên thoải mái hỏi tất cả những thông tin mình cần biết. Nhóm điều trị có thể giải thích bất kỳ điều gì bạn chưa hiểu.
Các câu hỏi có thể gồm:
- Tại sao đây là phương pháp điều trị tốt nhất cho tôi?
- Có phương pháp điều trị nào khác không?
- Hiện tại có thử nghiệm lâm sàng nào tôi có thể tham gia không?
- Khi nào tôi có thể bắt đầu điều trị?
- Tôi sẽ cần đi đâu để điều trị?
- Tôi sẽ điều trị trong bao lâu?
- Các tác dụng phụ tôi có thể gặp là gì?
- Việc điều trị sẽ ảnh hưởng tới cuộc sống hàng ngày của tôi như thế nào?
- Việc điều trị có ảnh hưởng tới khả năng sinh sản của tôi không?
- Tiên lượng của tôi như thế nào?
Đưa ra quyết định điều trị
Bạn có thể có nhiều lựa chọn điều trị khác nhau, và bác sĩ có thể yêu cầu bạn đưa ra quyết định điều trị cho bạn. Một số người thấy điều này đơn giản trong khi đối với những người khác thì nó có vẻ rất khó khăn hoặc đáng lo ngại.
Nếu bạn được yêu cầu đưa ra quyết định về điều trị của mình thì điều quan trọng là phải hiểu lý do tại sao bạn được yêu cầu đưa ra quyết định và có cơ hội đặt câu hỏi về các lựa chọn của mình.
Nhóm điều trị có thể sử dụng một số công cụ sau để giúp đưa ra quyết định.
Chỉ số tiên lượng Nottingham (Nottingham Prognosis Index (NPI))
Chỉ số tiên lượng Nottingham (NPI) là một hệ thống tính điểm phân loại nhóm có tiên lượng tốt, trung bình hoặc xấu.
Tiên lượng là ước tính về diễn biến và kết quả có thể xảy ra của một bệnh, chẳng hạn khả năng bệnh quay trở lại (tái phát) và tuổi thọ của người đó.
PREDICT (predict.nhs.uk)
PREDICT là công cụ ra quyết định trực tuyến. Nó ước tính lợi ích của hóa trị, liệu pháp nội tiết và liệu pháp nhắm đích sau phẫu thuật dựa trên thông tin cá nhân và loại ung thư vú bạn mắc. Nó không phù hợp với tất cả mọi người, nhưng bác sĩ hoặc điều dưỡng chăm sóc có thể nói cho bạn xem nó có hữu ích cho bạn hay không.
Các xét nghiệm gen
Các xét nghiệm gen xem xét các nhóm gen được tìm thấy trong ung thư vú. Chúng giúp xác định ai có nhiều khả năng được hưởng lợi nhất từ hóa trị và khả năng ung thư vú quay trở lại (tái phát) như thế nào.
Ví dụ về các xét nghiệm gen gồm:
- EndoPredict
- Oncotype DX
- Progsina Breast Cancer Prognostic Gene
Xét nghiệm gen không phù hợp cho tất cả mọi người
Bạn hãy đọc quyển “Hiểu kết quả giải phẫu bệnh của bạn” để biết thêm thông tin.
Quyết định điều trị cho phụ nữ trẻ
Phụ nữ chưa đến tuổi mãn kinh khi được chẩn đoán ung thư vú thường phải đối mặt với thêm lo ngại. Sự không chắc chắn cùng với tác động của điều trị đến khả năng sinh sản, các mối quan hệ mới và cuộc sống gia đình có thể ảnh hưởng đến quyết định điều trị.
Để có thêm thông tin về phụ nữ trẻ, đề nghị đọc quyển “Ung thư vú ở phụ nữ trẻ và khả năng sinh sản, mang thai và ung thư vú”.
Hỏi ý kiến bác sĩ khác
Một số người cân nhắc hỏi ý kiến bên thứ 3 về chẩn đoán và điều trị. Việc này có thể thực hiện thông qua nhóm điều trị của bạn
Ý kiến bên thứ 3 có thể không khác với ý kiến quý vị đã có và thời gian để hỏi có thể trì hoãn điều trị một chút. Trì hoãn ngắn không ảnh hưởng tới kết quả điều trị.
Từ chối điều trị
Thi thoảng một vài người quyết định không thực hiện một số hoặc tất cả các phương pháp điều trị được khuyến cáo. Có thể có nhiều lý do cho việc này.
Một số người có thể có niềm tin cá nhân, tôn giáo hoặc văn hóa rất mạnh dẫn đến từ chối chăm sóc y tế.
Những người khác có thể bị ảnh hưởng bởi trải nghiệm của thành viên trong gia đình hoặc bạn bè. Tuy nhiên kinh nghiệm về ung thư và các phương pháp điều trị rất khác nhau và cũng sẽ bị ảnh hưởng bởi vị trí của ung thư trong cơ thể họ và họ đã được điều trị cách đây bao lâu.
Nhiều người có thể sợ điều trị hoặc nghi ngờ lợi ích của việc điều trị. Một số cảm thấy rằng một phương pháp điều trị nào đó sẽ ảnh hưởng đến chất lượng sống của họ hoặc không sẵn sàng chấp nhận sự chia rẽ tiềm tàng tới cuộc sống của họ hoặc của những người trong gia đình họ.
Lựa chọn không điều trị là quyết định rất cá nhân và đôi khi khó đưa ra. Những người xung quanh cũnh có thể có ý kiến về quyết định của bạn.
Thậm chí nếu bạn không muốn chấp nhận một hoặc nhiều phương pháp điều trị được đưa ra, hãy cân nhắc điều này cẩn thận. Thu thập càng nhiều thông tin càng tốt trước khi đưa ra quyết định cuối cùng. Cũng nên suy nghĩ về việc giữ liên lạc với nhóm điều trị để tiếp tục hỗ trợ.
Bạn cũng có thể muốn thảo luận về quyết định của bạn với bác sĩ đa khoa của mình.
Các thử nghiệm lâm sàng
Bạn có thể được yêu cầu tham gia vào thử nghiệm lâm sàng.
Thử nghiệm lâm sàng là các nghiên cứu nhằm cải thiện việc điều trị và chăm sóc bệnh nhân.
Thử nghiệm lâm sàng có thể được sử dụng để thử nghiệm các thuốc mới hoặc phương pháp điều trị mới như phẫu thuật, thay đổi liều xạ trị và các sự khác biệt giữa các phương pháp điều trị – ví dụ kết hợp các thuốc mỗi hai tuần thay cho mỗi ba tuần.
Bạn sẽ không được chấp nhận vào thử nghiệm lâm sàng mà không có kiến thức và không có sự đồng ý của bạn. Điều này nghĩa là bạn hiểu biết đầy đủ mục đích của thử nghiệm, lý do tại sao bạn được xem là phù hợp cho thử nghiệm và điều đó có nghĩa là gì đối với bạn.
Bạn nên được cung cấp thông tin chi tiết bằng văn bản và nhiều thời gian để thảo luận các lựa chọn với điều dưỡng nghiên cứu và nhóm điều trị của bạn.
Nếu bạn được yêu cầu tham gia vào thử nghiệm lâm sàng và bạn quyết định không tham gia, bạn sẽ tiếp tục được điều trị và chăm sóc như trước.
Để có thông tin chung về thử nghiệm lâm sàng, hãy truy cập website www.breastcancernow.org/clinic-trials.
Điều trị ung thư vú nguyên phát
Mục đích của điều trị ung thư vú nguyên phát là loại bỏ ung thư và làm giảm nguy cơ bệnh quay trở lại hoặc lan tới các bộ phận khác của cơ thể.
Bạn có thể được điều trị bằng một hoặc nhiều phương pháp sau, không nhất thiết theo thứ tự dưới đây:
- Phẫu thuật
- Hóa trị
- Xạ trị
- Liệu pháp nội tiết
- Liệu pháp nhắm đích (sinh học)
- Các thuốc bisphospshonate
Nhóm điều trị sẽ giải thích các lý do điều trị cụ thể nhưng đừng ngại hỏi nếu bạn có bất kỳ thắc mắc nào.
Đừng lo lắng nếu phương pháp điều trị được chỉ định cho bạn khác với những người bạn biết hoặc gặp. Mỗi người đều có cách điều trị được phù hợp với bệnh cảnh từng người. Bạn cũng sẽ được tư vấn về quản lý các tác dụng phụ của điều trị.
Bạn có thể cần đi tới các bệnh viện khác để được điều trị các phương pháp khác nhau. Ví dụ, không phải bệnh viện nào cũng có xạ trị nên bạn có thể cần đi tới một bệnh viện khác chứ không phải ở bệnh viện bạn thực hiện phẫu thuật.
Phẫu thuật
Phẫu thuật thường là phương pháp điều trị đầu tiên cho hầu hết bệnh nhân ung thư vú nguyên phát.
Phẫu thuật nhằm mục đích loại bỏ ung thư với diện cắt của mô vú bình thường. Phẫu thuật được thực hiện nhằm giảm nguy cơ ung thư quay trở lại ở vú, được gọi là tái phát tại chỗ, và cố gắng không để bệnh lan tới những nơi khác trong cơ thể.
Nếu phẫu thuật là phương pháp điều trị đầu tiên của bạn, bạn nên được phẫu thuật trong vòng 31 ngày kể từ khi bạn đưa ra quyết định.
Bác sĩ phẫu thuật sẽ hướng tới đảm bảo phẫu thuật có hiệu quả nhất cho điều trị ung thư cũng như có kết quả thẩm mỹ tốt nhất.
Đôi khi người mắc ung thư vú xâm nhập có thể được điều trị hóa chất, liệu pháp nhắm đích (sinh học) hoặc liệu pháp nội tiết trước khi được phẫu thuật. Điều này có nghĩa là phạm vị phẫu thuật nhỏ hơn.
Có hai loại phẫu thuật ung thư vú chính:
- Phẫu thuật bảo tồn vú (Phẫu thuật cắt rộng u hoặc phẫu thuật lấy u): Ung thư được loại bỏ cùng với diện cắt của mô vú bình thường xung quanh nó
- Phẫu thuật đoạn nhũ (Triệt căn): Là phẫu thuật cắt toàn bộ tuyến vú bao gồm cả núm vú.
Loại phẫu thuật được khuyến cáo cho bạn phụ thuộc vào loại và kích thước của ung thư, vị trí của ung thư ở vú, và liệu có từ hai khối u trở lên hay không. Nó cũng phụ thuộc vào kích thước ngực của bạn.
Nhóm điều trị của bạn sẽ giải thích lý do tại sao họ nghĩ phẫu thuật là tốt nhất cho bạn.
Bạn cũng có thể được phẫu thuật vét một số hoặc tất cả các hạch bạch huyết cùng với mô vú.
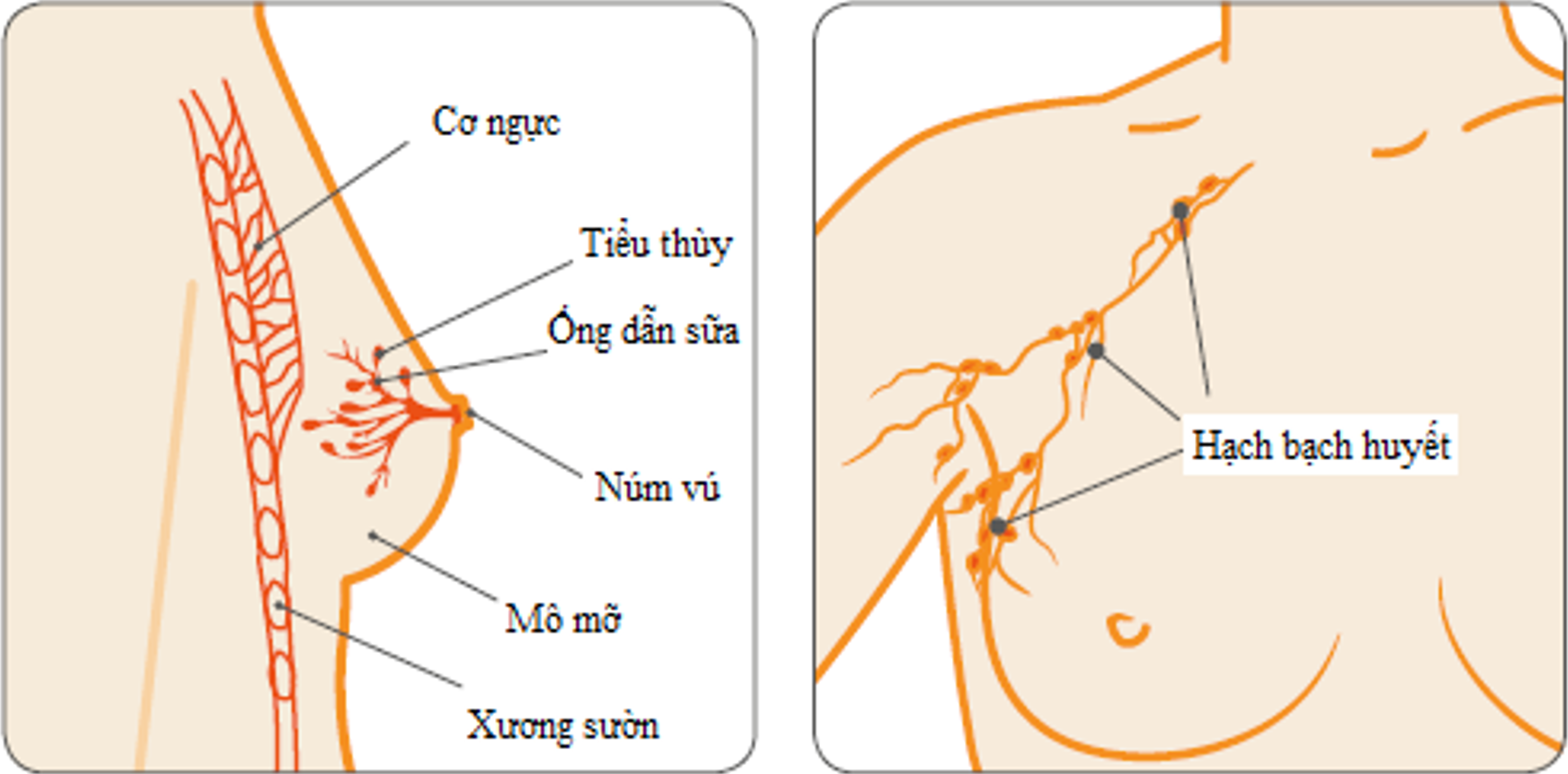
Phẫu thuật bảo tồn vú
Phẫu thuật bảo tồn vú là loại bỏ ung thư cùng với diện cắt của mô vú bình thường.
Mục đích là giữ lại càng nhiều vú càng tốt trong khi đảm bảo ung thư được loại bỏ hoàn toàn.
Phẫu thuật tạo hình ung thư ngày càng phổ biến, nghĩa là kết hợp phẫu thuật ung thư vú với các kỹ thuật phẫu thuật tạo hình. Điều này nghĩa là có ít khả năng nhận thấy vết lõm hoặc sự khác biệt lớn giữa hai vú. Để có thêm thông tin đề nghị xem quyển “Tái tạo vú”.
Điều quan trọng là ung thư được loại bỏ cùng với mô vú khỏe mạnh xung quanh để làm giảm nguy cơ còn sót tế bào ung thư.
Mô vú được cắt ra trong phẫu thuật sẽ được xét nghiệm để kiểm tra diện cắt xung quanh chỗ ung thư. Nếu có các tế bào ung thư ở các mép của diện cắt, quý vị có thể cần phẫu thuật thêm để loại bỏ nhiều mô hơn. Một số người có thể cần phẫu thuật đoạn nhũ để đảm bảo rằng tất cả ung thư được loại bỏ.
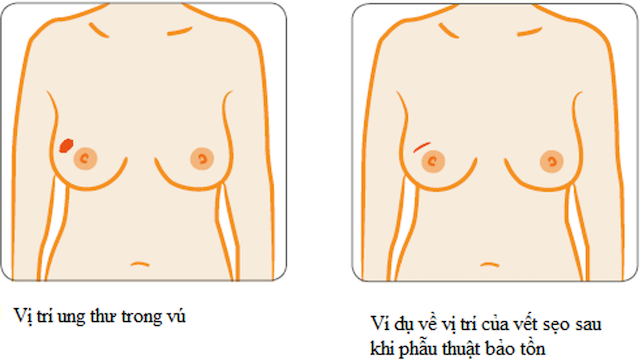
Phẫu thuật đoạn nhũ
Phẫu thuật đoạn nhũ là cắt bỏ tất cả mô vú kể cả da và khu vực núm vú.
Các ví dụ về khi nào phẫu thuật đoạn nhũ được khuyến nghị gồm:
- Khi ung thư chiếm khu vực lớn trong vú
- Khi có từ hai tổn thương ung thư trở lên trong vú.
- Khi quý vị được chẩn đoán mắc ung thư vú thể viêm.
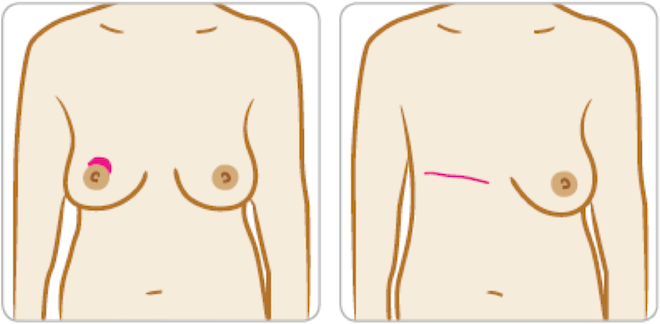
Nếu bác sĩ phẫu thuật đề nghị phẫu thuật đoạn nhũ, họ cần giải thích lý do tại sao. Có thể bạn sẽ thích phẫu thuật đoạn nhũ hơn, kể cả khi có thể phẫu thuật bảo tồn vú.
Nếu bạn sắp phẫu thuật đoạn nhũ, bạn thường sẽ được khuyến cáo tái tạo vú.
Nếu bạn chọn tái tạo vú, bạn có thể được tái tạo đồng thời với phẫu thuật đoạn nhũ. Nếu như vậy thì bác sĩ phẫu thuật vú có thể thảo luận các loại phẫu thuật đoạn nhũ khác nhau.
- Phẫu thuật cắt tuyến vú tiết kiệm da là loại bỏ tuyến vú và núm vú mà không loại bỏ nhiều phần da bên trên của vú.
- Phẫu thuật cắt tuyến vú bảo tồn núm vú là loại bỏ tất cả mô vú, mà không loại bỏ nhiều da bên trên và núm vú.
Lựa chọn loại phẫu thuật nào?
Một số người sẽ được đưa ra sự lựa chọn giữa phẫu thuật bảo tồn vú và phẫu thuật đoạn nhũ.
Thời gian sống và tỷ lệ tái phát tại chỗ là như nhau cho phẫu thuật bảo tồn vú phối hợp với xạ trị sau đó và phẫu thuật đoạn nhũ. Tái phát tại chỗ là ung thư vú quay trở lại ở khu vực ngực/vú hoặc ở da gần với vị trí nguyên phát hoặc vết sẹo.
Bạn sẽ thấy việc thảo luận cẩn thận các lựa chọn điều trị với điều dưỡng chăm sóc là hữu ích.
Một số phụ nữ được phẫu thuật đoạn nhũ băn khăn liệu họ có cần cắt tuyến vú không bị ung thư hay không. Nghiên cứu cho thấy điều này thường là không cần thiết hoặc không được khuyến cáo, trừ khi một ai đó có nguy cơ cao hơn phát triển ung thư vú nguyên phát ở vú đối bên. Có thể có trường hợp đó nếu họ được thừa hưởng một gen bị đột biến hoặc có tiền sử gia đình nặng nề về ung thư vú.
Nhiều phụ nữ quá lo ngại nguy cơ phát triển ung thư vú nguyên phát mới ở vú đối bên hoặc tưởng lầm rằng ung thư vú có thể lan tỏa từ một vú sang đối bên. Điều quan trọng là hãy thảo luận trường hợp cụ thể của bạn với bác sĩ phẫu thuật.
Quyển sách “Phẫu thuật và phục hồi” có thông tin về những điều mà bạn trải qua trước khi nhập viện, trong khi đang ở bệnh viện, khi trở về nhà và khi phục hồi sau phẫu thuật.
Phẫu thuật hạch bạch huyết
Vú có chứa một mạng lưới các mạch bạch huyết được nối với các hạch bạch huyết dưới cánh tay (hố nách).
Các hạch bạch huyết được bố trí thành ba chặng 1,2 và 3 như minh họa dưới đây. Vị trí và số lượng chính xác các hạch bạch huyết ở mỗi chặng của mọi người là khác nhau.
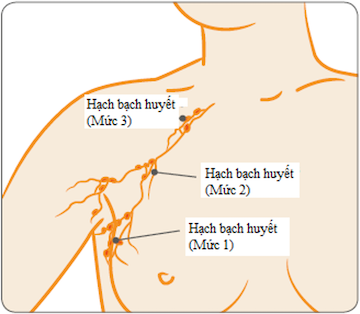
Nếu bạn mắc ung thư vú xâm nhập, nhóm điều trị sẽ kiểm tra liệu có bất kỳ hạch bạch huyết nào dưới cánh tay có chứa tế bào ung thư hay không. Điều này giúp bác sĩ đưa ra quyết định bạn có hưởng lợi gì từ bất kỳ phương pháp điều trị bổ sung nào sau phẫu thuật hay không.
Thông thường, bạn được siêu âm vùng nách để đánh giá hạch bạch huyết trước khi phẫu thuật.
Nếu có bất thường, bạn sẽ được chọc hút kim nhỏ (FNA) hoặc sinh thiết lõi để xem liệu ung thư đã lan tới hạch bạch huyết hay chưa.
- FNA là dùng một kim và ống tiêm nhỏ lấy ra một mẫu các tế bào để quan sát dưới kính hiển vi.
- Sinh thiết lõi sử dụng một kim rỗng để lấy ra một mẫu mô vú, gửi đến phòng xét nghiệm để quan sát dưới kính hiển vi.
Nếu FNA hoặc sinh thiết lõi cho thấy ung thư đã lan tới hạch bạch huyết, bạn sẽ được khuyến cáo cắt bỏ tất cả các hạch bạch huyết. Việc này sẽ được thực hiện cùng lúc với phẫu thuật vú (gọi là vét hạch nách).
Gần đây nếu có tế bào ung thư ở ba hạch bạch huyết trở xuống, một số bệnh viện có thể chỉ định hóa trị trước phẫu thuật. Việc này được thực hiện để làm giảm số lượng hạch bạch huyết cần được vét ra. Và được gọi là phẫu thuật vét hạch nách mục tiêu.
Sinh thiết hạch gác
Sinh thiết hạch gác được sử dụng nếu các xét nghiệm trước phẫu thuật cho thấy không có bằng chứng các hạch bạch huyết có chứa các tế bào ung thư.
Nó nhận diện liệu hạch gác (hạch bạch huyết đầu tiên mà các tế bào ung thư hầu như nhiều khả năng lan tới) có tế bào ung thư không. Có thể có từ hai hạch gác trở lên.
Sinh thiết hạch gác có thể được thực hiện cùng lúc hoặc trước phẫu thuật ung thư.
Một lượng nhỏ chất phóng xạ (đồng vị phóng xạ) và đôi khi một chất chỉ thị màu được tiêm vào khu vực xung quanh ung thư hoặc núm vú để nhận diện hạch gác. Sau khi cắt bỏ, hạch gác được quan sát dưới kính hiển vi để xem nó có chứa tế bào ung thư hay không.
Khi chất chỉ thị màu ra khỏi cơ thể, bạn có thể thấy màu xanh lá cây có ánh xanh da trời trong nước tiểu và các dịch khác của cơ thể trong một hoặc hai ngày sau khi thực hiện thủ thuật. Da xung quanh khu vực sinh thiết cũng có thể nhuộm màu xanh lá cây ánh xanh da trời. Đôi khi có thể mất nhiều thời gian để màu này mất đi. Một số người có thể có phản ứng với chất chỉ thị màu nhưng điều này rất hiếm và có thể dễ dàng điều trị.
Nếu hạch gác không chứa tế bào ung thư, thì có nghĩa là các hạch khác cũng không có, nên không cần vét thêm hạch bạch huyết nữa.
Nếu các kết quả cho thấy có tế bào ung thư trong hạch gác thì phụ thuộc vào lượng ung thư được phát hiện, bạn có thể được khuyến cáo:
- Phẫu thuật thêm để loại bỏ một vài hoặc tất cả các hạch bạch huyết còn lại
- Xạ trị vào hố nách
- Không điều trị thêm vào vùng nách cho đến khi xạ trị vùng ngực, hóa trị hoặc điều trị nội tiết
Nếu bạn hóa trị trước mổ, bác sĩ chuyên khoa có thể muốn bạn được sinh thiết hạch gác trước khi bắt đầu hóa trị. Điều này có thể giúp việc lập kế hoạch điều trị thêm cho vùng nách sau hóa trị.
Nếu bạn mắc Ung thư biểu mô tuyến vú thể nội ống (DCIS), bạn sẽ chỉ cần sinh thiết hạch gác nếu phẫu thuật đoạn nhũ, hoặc nếu có khả năng cao bị ung thư vú xâm nhập.
Đánh giá hạch bạch huyết trong khi phẫu thuật
Một số bệnh viện được trang bị để đánh giá hạch gác trong khi phẫu thuật vú. Nếu vậy, hạch gác được lấy ra sẽ được quan sát bởi bác sĩ giải phẫu bệnh, là người sẽ cho bác sĩ phẫu thuật biết kết quả trong khi phẫu thuật.
Xét nghiệm phổ biến nhất được sử dụng là khuếch đại Axit Nucleic một bước (OSNA).
Nếu hạch gác có chứa tế bào ung thư, bác sĩ phẫu thuật có thể vét thêm nhiều hạch bạch huyết.
Đánh giá các hạch bạch huyết khi phẫu thuật sẽ giúp tránh được ca phẫu thuật thứ hai.
Phù bạch mạch
Nếu được vét hạch bạch huyết, bạn có nguy cơ phát triển phù bạch mạch. Phù bạch mạch là sự sưng cánh tay, bàn tay hoặc khu vực ngực/vú do tích tụ dịch bạch huyết trong các mô bề mặt của cơ thể gây ra.
Hãy đọc quyển “Giảm nguy cơ phù bạch mạch” để biết thêm thông tin.
Tái tạo vú
Tái tạo vú là tạo ra hình dạng vú mới bằng phẫu thuật. Tái tạo vú có thể thực hiện sau khi phẫu thuật đoạn nhũ hoặc phẫu thuật bảo tồn.
Bạn có thể được tái tạo vú đồng thời với phẫu thuật vú (tái tạo tức thì) hoặc sau khi phẫu thuật nhiều tháng hoặc nhiều năm (tái tạo trì hoãn).
Tái tạo vú đôi khi cần một vài lần phẫu thuật để mang lại kết quả tốt nhất có thể.
Có thể tạo ra hình dạng vú mới khi dùng túi độn và/hoặc vạt tự thân từ một phần khác của cơ thể, hặc kết hợp cả hai.
Vú tái tạo thường không có núm vú nhưng có thể tạo ra núm vú bằng phẫu thuật và xăm.
Các kỹ thuật khác như là xăm 3D có thể tạo ra hiệu ứng nhìn như núm vú. Hiện nay cũng có núm vú giả loại dán.
Thường có nhiều phương pháp khác nhau để tái tạo vú, và bác sĩ phẫu thuật và điều dưỡng chăm sóc sẽ giải thích lựa chọn nào có khả năng phù hợp với bạn nhất. Rất hữu ích nếu bạn có thời gian xem xét các lựa chọn để không thấy áp lực khi đưa ra quyết định. Bạn có thể cần vài lần thảo luận với nhóm điều trị trước khi đưa ra quyết định.
Hầu hết phụ nữ được phẫu thuật đoạn nhũ, một số người được phẫu thuật bảo tồn, có thể được tái tạo vú tức thì hoặc tái tạo vú trì hoãn.
Một số người được khuyên không tái tạo vú do bệnh lý hiện mắc kèm có thể làm tăng nguy cơ và biến chứng sau phẫu thuật.
Nếu bạn có khả năng cần xạ trị, điều này thường ảnh hưởng đến các sự lựa chọn và thời điểm tái tạo vú.
Không phải tất cả những người đã phẫu thuật vú đều cần tái tạo vú.
Một số phụ nữ quyết định không tái tạo vú vì nhiều lý do khác nhau. Bất kỳ quyết định nào đưa ra về tái tạo vú cần được dựa trên liệu điều đó có phù hợp với bạn hay không.
Tái tạo vú không làm tăng khả năng ung thư vú tái phát.
Bạn có thể đọc quyển “Tái tạo vú” để cân nhắc tái tạo vú sau phẫu thuật. Sách giải thích các phương pháp phẫu thuật tái tạo vú khác nhau, và các lý do tại sao phụ nữ có thể hoặc không muốn tái tạo vú.
Hóa trị
Hóa trị là sử dụng các thuốc kháng ung thư để tiêu diệt tế bào ung thư.
Hóa trị được chỉ định để làm giảm nguy cơ ung thư vú quay trở lại hoặc di căn.
Các loại thuốc hóa trị khác nhau được sử dụng để điều trị ung thư vú. Các thuốc này có thể được sử dụng bằng nhiều cách và kết hợp nhiều thuốc khác nhau.
Nhóm điều trị sẽ quyết định chỉ định hóa trị phụ thuộc vào:
- Kích thước của ung thư
- Tình trạng di căn hạch bạch huyết
- Độ mô học của ung thư
- Tình trạng thụ thể estrogen (ER) và HER2.
- Kết quả của xét nghiệm gen nếu được thực hiện.
Đề nghị đọc quyển sách “Hiểu kết quả giải phẫu bệnh của bạn” để có thêm chi tiết.
Sau khi phẫu thuật, bác sĩ có thể sử dụng một trong các công cụ ra quyết định được mô tả ở phần trước để quyết định xem hóa trị có phù hợp với bạn không.
Hoá trị được thực hiện khi nào?
Hóa trị có thể được thực hiện sau phẫu thuật và trước xạ trị, được gọi là hóa trị bổ trợ. Mục tiêu là làm giảm nguy cơ bệnh tái phát bằng cách tiêu diệt các tế bào ung thư có thể đã lan tràn từ vú tới các bộ phận khác của cơ thể.
Nếu bạn hóa trị sau phẫu thuật, thì hóa trị thường được bắt đầu một vài tuần sau phẫu thuật để cơ thể bạn có thời gian phục hồi.
Đôi khi hóa trị được thực hiện trước phẫu thuật và được gọi là hóa trị tân bổ trợ. Mục đích là để làm chậm lại sự phát triển của ung thư hoặc để làm giảm kích thước của khối u. Điều này có thể giúp thực hiện phẫu thuật bảo tồn hơn là phẫu thuật đoạn nhũ.
Cũng đã có nghiên cứu về thực hiện hóa trị cả trước và sau phẫu thuật, và chỉ định này có thể được xem xét đối với một số người.
Hóa trị được thực hiện như thế nào?
Hầu hết thuốc hóa trị thường được truyền vào tĩnh mạch để điều trị ung thư vú nguyên phát. Tuy nhiên, một số thuốc hóa trị có thể được uống dưới dạng viên nén hoặc viên nang.
Hóa trị có thể ảnh hưởng tới khả năng sinh sản. Nếu điều này là quan trọng với bạn, hãy thảo luận với nhóm bác sĩ điều trị trước khi bắt đầu điều trị. Bạn có thể đọc thêm quyển “Khả năng sinh sản, mang thai và ung thư vú”.
Bạn có thể đọc thêm thông tin chi tiết, gồm cả tác dụng phụ của hóa trị trong quyển “Hóa trị cho ung thư vú nguyên phát”.
Khi bạn biết phác đồ hóa trị mà bạn chuẩn bị được thực hiện, bạn cũng có thể đọc thêm thông tin về từng thuốc hóa trị cụ thể.
Xạ trị
Xạ trị là sử dụng tia X năng lượng cao được kiểm soát và tính toán cẩn thận để tiêu diệt bất kỳ tế bào ung thư nào còn sót lại ở vú và khu vực xung quanh sau phẫu thuật. Điều này được gọi là xạ trị bổ trợ (bổ sung).
Những khu vực nào được điều trị?
Nếu bạn phẫu thuật bảo tồn vú thì bạn có thể:
- Xạ trị vào mô vú còn lại ở bên mổ (xạ trị toàn vú)
- Xạ trị vào khu vực có ung thư vú (xạ trị một phần tuyến vú)
Không phải ai phẫu thuật bảo tồn cũng sẽ cần xạ trị.
Đôi khi bác sĩ chuyên khoa có thể khuyến cáo xạ trị liều tăng cường vào diện u sau phẫu thuật ung thư vú xâm nhập.
Có thể khuyến cáo xạ trị vào thành ngực sau phẫu thuật đoạn nhũ. Điều này nhiều khả năng được thực hiện nếu các tế bào ung thư được tìm thấy ở các hạch bạch huyết dưới cánh tay hoặc vùng ung thư vú lớn.
Đôi khi xạ trị được chỉ định vào hạch bạch huyết vùng nách thay cho phẫu thuật, hoặc sau khi sinh thiết hạch gác. Nghiên cứu đã cho thấy rằng xạ trị có thể có hiệu quả trong điều trị hạch nách như khi vét hạch bằng phẫu thuật. Xạ trị có thể có ít tác dụng phụ hơn là phẫu thuật. Tuy nhiên xạ trị không phù hợp với tất cả mọi người. Hãy thảo luận với bác sĩ để xem phẫu thuật hay xạ trị vùng nách là điều trị phù hợp nhất cho bạn.
Xạ trị có thể được khuyến cáo cho các hạch bạch huyết ở phần dưới của cổ, xung quanh xương đòn (được gọi là hạch thượng đòn) cùng bên với vú được phẫu thuật. Xạ trị cũng có thể gồm các hạch giữa hai vú hoặc ở hai phía của xương ức. Đây được gọi là chuỗi hạch vú trong. Bạn có được xạ trị vào khu vực này hay không phụ thuộc vào độ mô học và kích thước của khối u, và liệu các hạch bạch huyết vùng nách có tế bào ung thư hay không.
Xạ trị được tiến hành khi nào?
Xạ trị cho ung thư vú nguyên phát thường được thực hiện sau phẫu thuật.
Nếu bạn được hóa trị sau phẫu thuật thì xạ trị thường được thực hiện sau khi kết thúc hóa trị.
Bạn sẽ được xạ trị hàng ngày trong một hoặc ba tuần như là bệnh nhân ngoại trú, nghĩa là bạn không phải ở lại viện qua đêm.
Xạ trị thường sẽ được bắt đầu vài tuần sau phẫu thuật hoặc hóa trị. Tuy nhiên, một số người phải chờ lâu hơn một chút vì các lý do y tế hoặc chờ lịch hẹn.
Nghiên cứu đang xem xét nhiều cách thức mới hơn hoặc khác nhau để xạ trị, gồm xạ trị trong mổ (khi mà xạ trị được thực hiện một liều trong khi phẫu thuật) và xạ trị trong khoảng thời gian ngắn hơn.
Để biết thông tin chi tiết, bạn hãy đọc quyển “Xạ trị cho ung thư vú nguyên phát”.
Liệu pháp nội tiết
Một số loại ung thư vú sử dụng nội tiết estrogen trong cơ thể để phát triển, và được gọi là ung thư vú thụ thể nội tiết dương tính hay là ung thư vú ER+.
Liệu pháp nội tiết chặn hoặc làm dừng ảnh hưởng của estrogen lên các tế bào ung thư vú. Có nhiều thuốc điều trị nội tiết làm điều này theo những cách khác nhau.
Liệu pháp nội tiết sẽ chỉ được chỉ định nếu ung thư vú là ER+.
Các thể ung thư vú xâm nhập được xét nghiệm để xem là ER+ hay không bằng cách sử dụng mẫu mô lấy từ sinh thiết hoặc sau phẫu thuật. Nếu ung thư vú là ER+ thì bác sĩ chuyên khoa sẽ thảo luận với quý vị xem liệu pháp nội tiết nào thích hợp nhất với bạn.
Nếu ung thư vú không được thúc đẩy bằng estrogen thì được gọi là thụ thể estrogen âm tính (ER-) và liệu pháp nội tiết sẽ không có lợi ích cho bạn.
Các loại thuốc nội tiết
Ví dụ về các thuốc nội tiết gồm:
- Tamoxifen
- Anastrozole
- Letrozole
- Exemestane
- Goserelin
Loại liệu pháp nội tiết mà bạn được chỉ định sẽ phụ thuộc vào nhiều yếu tố, như là tình trạng mãn kinh của bạn.
Nhóm điều trị cũng sẽ xem xét liệu bạn có tăng nguy cơ loãng xương hoặc đã bị loãng xương hay không. Một số liệu pháp nội tiết làm tăng nguy cơ phát triển bệnh loãng xương trong tương lai. Để có thêm thông tin đề nghị xem quyển “Loãng xương và ung thư vú”.
Liệu pháp nội tiết được tiến hành khi nào?
Liệu pháp nội tiết thường được bắt đầu sau phẫu thuật (và hóa trị nếu bạn được điều trị hóa trị) để làm giảm nguy cơ ung thư vú quay lại hoặc lan tràn tới các cơ quan khác trong cơ thể.
Bạn có thể được chỉ định liệu pháp nội tiết cùng lúc với xạ trị hoặc bác sĩ có thể đề nghị chờ cho đến lúc kết thúc xạ trị rồi mới bắt đầu liệu pháp nội tiết.
Liệu pháp nội tiết được dùng trong vài năm. Một số người uống cùng một loại thuốc trong suốt thời gian, trong khi những người khác có thể được khuyên uống một loại trong vài năm đầu và sau đó chuyển sang loại khác.
Đôi khi liệu pháp nội tiết được chỉ định trước phẫu thuật (được gọi là liệu pháp nội tiết tân bổ trợ) để làm giảm kích thước của khối u ung thư trước phẫu thuật.
Nếu một ai đó không thể phẫu thuật vì vài lý do thì họ có thể bắt đầu dùng liệu pháp nội tiết.
Bạn thường sẽ không được chỉ định liệu pháp nội tiết nếu mắc Ung thư biểu mô tuyến vú thể nội ống (DCIS), trừ trường hợp bạn không được xạ trị sau phẫu thuật bảo tồn vú.
Liệu pháp nhắm trúng đích (Liệu pháp sinh học)
Các liệu pháp nhắm trúng đích là một nhóm các thuốc chặn sự phát triển và lan tràn của ung thư. Chúng nhắm mục tiêu và can thiệp vào các quá trình trong tế bào giúp ung thư phát triển.
Loại liệu pháp nhắm đích mà bạn được chỉ định sẽ phụ thuộc vào các đặc tính của ung thư vú của bạn.
Các liệu pháp nhắm đích được sử dụng rộng rãi nhất là cho những người mắc ung thư vú có HER2 dương tính. HER2 là một protein giúp các tế bào ung thư phát triển.
Các ví dụ về các liệu pháp nhắm đích cho ung thư vú HER2 dương tính bao gồm trastuzumab, pertuzumab và neratinib.
Nếu bạn mắc ung thư vú HER2 âm tính thì các liệu pháp nhắm đích chỉ định cho ung thư vú HER2 dương tính sẽ không có bất kỳ lợi ích gì cả.
Khi nào liệu pháp nhắm đích được chỉ định?
Liệu pháp nhắm đích thường được chỉ định sau phẫu thuật (và hóa trị nếu bạn cần hóa trị) để làm giảm nguy cơ ung thư vú tái phát hoặc lan tràn tới các cơ quan khác trong cơ thể. Đôi khi liệu pháp nhắm đích được chỉ định trước phẫu thuật.
Để có thông tin về các liệu pháp nhắm đích khác nhau, đề nghị xem www.breastcancernow.org/targeted-therapy
Các thuốc bisphosphonate
Bisphosphonates là một nhóm các thuốc có thể làm giảm nguy cơ ung thư vú lan tràn ở những phụ nữ sau mãn kinh. Chúng có thể được dùng bất kể tình trạng mãn kinh xảy ra tự nhiên hay do điều trị ung thư vú gây ra.
Bisphosphonates cũng có thể làm chậm hoặc ngăn ngừa tổn thương xương. Chúng thường được chỉ định cho những người bị loãng xương hoặc có nguy cơ loãng xương.
Các thuốc bisphosphonate có thể dùng ở dạng viên nén hoặc truyền tĩnh mạch.
Nhóm điều trị có thể nói cho bạn biết liệu các thuốc bisphosphonate có phù hợp với bạn hay không.
Biphosphonates được chỉ định khi nào?
Các thuốc bisphosphonate thường được chỉ định nếu bạn đã mãn kinh và đã được điều trị ung thư vú xâm nhập đã lan tới các hạch bạch huyết dưới cánh tay. Đôi khi chúng được chỉ định nếu bạn đã tiền mãn kinh và mắc ung thư vú xâm lấn chưa lan tới các hạch bạch huyết.
Bạn hãy đọc quyển về thuốc bisphosphonate như Zoledronic axit và Natri clodronate để có thêm thông tin.
Sống khỏe và hỗ trợ thiết thực
Sống khỏe về cảm xúc
Sau khi chẩn đoán ung thư vú, bạn có thể cảm thấy căng thẳng hơn và lo lắng hơn bình thường. Đưa ra quyết định về điều trị có thể là quá sức và bạn có thể cảm thấy không chắc chắn về tương lai.
Chế độ ăn
Một số phương pháp điều trị ung thư vú có thể có tác dụng phụ có thể ảnh hưởng đến ăn uống của bạn. Nhưng ăn uống lành mạnh có thể tạo nên sự khác biệt cho mức năng lượng và sức khỏe nói chung của bạn.
Để có thêm thông tin về ăn uống lành mạnh trong khi điều trị, bạn hãy đọc quyển “Chế độ ăn và ung thư vú”.
Hoạt động thể chất
Duy trì hoạt động thể chất trong khi điều trị ung thư vú có thể khó khăn, đặc biệt nếu bạn có các tác dụng phụ và cảm thấy không khỏe. Nhưng nó có thể giúp làm giảm một số tác dụng phụ của điều trị và có thể làm giảm nguy cơ ung thư vú tái phát.
Nếu bạn được phẫu thuật như là một phần của điều trị thì quyển “Các bài tập sau phẫu thuật ung thư vú” có các bài tập vai và tay, có thể giúp bạn lấy lại được cử động và chức năng mà quý vị có trước phẫu thuật.
Để biết thêm thông tin, bạn hãy xem thông tin về tập luyện và ung thư vú tại www.breastcanernow.org.
Các liệu pháp bổ sung
Một số người mắc ung thư vú sử dụng các liệu pháp bổ sung cùng với các điều trị y khoa hiện đại.
Hãy trao đổi với điều dưỡng chăm sóc hoặc bác sĩ của bạn về bất kỳ liệu pháp bổ sung nào bạn nghĩ tới để kiểm tra xem chúng có ảnh hưởng tới phương pháp điều trị được chỉ định cho bạn không, gồm cả thảo mộc và các thức phẩm bổ sung vitamin.
Để biết thêm thông tin, bạn xem thông tin về các liệu pháp bổ sung tại www.breastcancernow.org
Công việc và tài chính
Nhiều người lo lắng rằng mắc ung thư có thể ảnh hưởng tới công việc và tình trạng tài chính của họ.
Bất cứ ai đang mắc ung thư vú hoặc đã mắc ung thư vú đều được phân loai vào nhóm người khuyết tật. Điều này có nghĩa là bạn được bảo vệ chống lại sự phân biệt đối xử tại nơi làm việc và trong quá trình tuyển dụng.
Bạn cũng có thể được hường một số lợi ích nhất định và các hỗ trợ bổ sung. Một số bệnh viện cung cấp các dịch vụ phúc lợi và tiền trợ cấp cho bệnh nhân.
Kết thúc điều trị
Trải nghiệm của mỗi người hướng tới phía trước sau ung thư vú là khác nhau. Mỗi người sẽ có cảm giác khác nhau về cơ thể và cảm xúc dù được chẩn đoán và điều trị tương tự.
Nhiều người ngạc nhiên về cảm xúc của họ khi kết thúc điều trị. Nhiều người thì nhu cầu được hỗ trợ vẫn không kết thúc khi điều trị đã hoàn thành.
Theo dõi định kỳ
Khi kết thúc điều trị ở bệnh viện, bạn có thể tiếp tục được theo dõi định kỳ để kiểm tra quá trình hồi phục. Quá trình theo dõi phụ thuộc vào nhu cầu cá nhân và sắp xếp của bệnh viện nơi bạn điều trị.
Để có thêm thông tin về tái khám định kỳ, đề nghị đọc quyển “Sau điều trị ung thư vú: làm gì bây giờ?“
Tiến lên phía trước
Bạn có thể không thể “trở lại bình thường” được khi kết thúc điều trị. Thông qua các cuộc trò chuyện hỗ trợ, cởi mở trong không gian an toàn, bạn có thể kết nối với những người hiểu được bạn. Và bạn sẽ tìm thấy công cụ để thấy được trao sức mạnh, tự tin và kiểm soát nhiều hơn. Hãy sẵn sàng tiến lên phía trước với cuộc sống của ban.
Bạn có thể đọc quyển “Tiến lên phía trước” để biết vấn đề có thể gặp phải sau điều trị ung thư vú nguyên phát.
Nguồn: https://breastcancernow.org/sites/default/files/publications/pdf/bcn_moving_forward_booklet_web.pdf